胃がんは防げる病気って、知ってましたか!? ~ピロリ菌について~
皆さん、こんにちは(^^)
いきなりですが、
2017年に厚生労働省から発表された「平成29年(2017)人口動態統計(確定数)」を基に、日本人の死亡原因を調べてみると、日本人の死因TOP5は、①悪性新生物(がん)、②心疾患、③脳血管疾患、④老衰、⑤肺炎なんです。そして今日では、日本人の二人に一人はがんになるとも言われています。
また、男性では、肺(気管支含む)、胃、肝・胆管がん、膵、前立腺と続き、女性では、肺(気管支含む)、結腸、膵、胃、乳房と続きます。
今回は、男女ともにがんの好発部位である、『胃がん』についてお話していこうと思います。
胃がんとは
参照:国立がん研究センター
胃がんの症状
胃がんは、早い段階では自覚症状がほとんどなく、かなり進行しても症状がない場合があります。代表的な症状は、胃(みぞおち)の痛み・不快感・違和感、胸やけ、吐き気、食欲不振などです。また、胃がんから出血することによって起こる貧血や黒い便が発見のきっかけになる場合もあります。しかし、これらは胃がんだけにみられる症状ではなく、胃炎や胃潰瘍(いかいよう)の場合でも起こります。胃炎や胃潰瘍などの治療で内視鏡検査を行ったときに偶然に胃がんが見つかることもあります。また、食事がつかえる、体重が減る、といった症状がある場合は、進行胃がんの可能性もあります。これらのような症状があれば、検診を待たずに医療機関を受診しましょう。
胃がんの原因
慢性胃炎を起こすすべての要因は胃癌の原因といえます。
- 喫煙
- ヘリコバクターピロリ菌(ピロリ菌)による胃粘膜の感染
- 遺伝性素因
- 塩分の多い食事
いずれにせよ、様々な原因から胃粘膜細胞が傷つくと細胞の突然変異が起こり(がん細胞)、がん細胞が増殖するといったようなかたちで、胃がんが発生します。
遺伝的素因は、自分の力でどうする事も出来ないですが、喫煙と塩分の多い食事を制限する事は何とか頑張ればできそうです・・・。難しいですが(笑)
注目したいのは、ヘリコバクターピロリ菌による感染です。
がんの原因は、喫煙、そして感染!?
日本人を対象とした研究結果では、がん予防には禁煙、節度のある飲酒、バランスのよい食事、身体活動、適正な体形、感染予防が効果的といわれています。
下の図は、日本人のがんの中で、原因が生活習慣や感染であると思われる割合をまとめたものです。
この表を見てびっくり( ゚Д゚)している方も多いはず。何と!!感染が原因でがんになる確率が、男性では2位、女性では1位なんです。

Inoue, M. et al.: Ann Oncol, 2012; 23(5): 1362-9より作成
感染は日本人のガンの原因の約20%を占めると推測されているのです。
感染の内容としては、日本人ではB型やC型の肝炎ウイルスによる肝がん、ヒトパピローマウイルス(HPV)による子宮頸がん、ヘリコバクター・ピロリ(H. pylori)による胃がんなどがその大半を占めているんです。
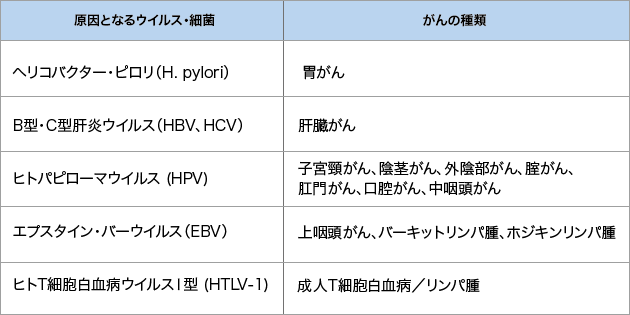
日本におけるピロリ菌保菌率
一昔前までは日本人の多くが(80%以上)ピロリ菌に感染していましたが時代と共に感染率は低下しています。
現在(2010~2015年)の時点で70才以上の高齢者では感染率が80%くらい、40才未満の若年者では10%くらいと大きく減少しています。 40才から70才までの方はその中間(年齢につれ20~70%)となります。 ピロリ菌は幼少期に感染し持続するもので成人では感染しませんから、一度、「ピロリ菌がいない」と診断されたら安心です。 ピロリ菌の保菌者が激減すれば胃がんの発生も激減するものと期待されます。
ピロリ菌にどうやって感染するのか!?
感染するのは小児期
幼児期(ま免疫力が弱いときに)に汚染された水、井戸水、食べ物、唾液、から感染すると言われています。成人になってからの感染は一時的な症状は出ますが自然治癒(免疫による排除)することが多いようです
ピロリ菌の感染ルートは?
完全には解明されていないのですが、複数の相反する説、データの報告があります。
日本国内において考えられる、感染ルートは次に挙げる通りです。
- 家族内感染(口~口感染)
「母親から子への感染」「父親から子への感染」「兄弟同士の感染」などです(菌の遺伝子タイプを調べることで証明されます)。口腔内(唾液)からピロリ菌が検出されます。これに対し「夫婦間の感染」は稀とされています。つまり、幼少期の免疫力の低い時に、親ー子でキスをしたり、親から子の口移しで感染している可能性が高いのです。 - 施設内感染
保育所・幼稚園での小児の集団生活が感染源という説もあります。 - 医療感染
消毒の不十分な医療行為(胃カメラ、歯科治療など)が原因でピロリ菌が感染する危険が指摘されています。これは血液製剤、予防接種が原因でC型肝炎が流行した問題に似ています。
ピロリ菌に感染しているか調べる方法は?
ピロリ菌に感染しているかどうかは、総合病院や内科クリニックで調べることが出来ます。“ピロリ菌検査” などのキーワードでググっていただくと(インターネットで検索)、様々な医療機関のリストが挙がってきます。
ピロリ菌保菌の有無を調べる検査には、内視鏡(胃カメラ)を使った試験と内視鏡を使わない検査に2種類があります。
内視鏡を使用した場合は、顕微鏡でピロリ菌の有無を観察したり、培養したり、迅速ウレアーゼ試験といってアンモニアの量を調べてピロリ菌がいるかどうかを調べる検査です。
内視鏡を使用しない場合は、血液検査や尿検査でピロリ菌の抗体の有無を調べたり、呼気検査でピロリ菌を調べたり、便検査でピロリ菌の抗原を調べる検査があります。
内視鏡となると大がかりですが、呼気検査や検体検査は非常に簡便で苦痛を伴わないのがにできるのが特徴です。
ピロリ菌に感染していた場合の治療方法
上記の検査でピロリ菌陽性反応(ピロリ菌に感染していると判定)が出た場合、2種類の抗生物質と1種類の胃酸の分泌を抑える働きのある、計3つのお薬を1週間続けて内服します。
内服治療が終了し4週間以降経過したあと、再度ピロリ菌の有無を検査して除菌に成功したかどうかの判定検査を行います。もし、この判定検査で除菌に失敗していた場合、さらに二次除菌(お薬の変更をして)へと進みます。
この一時除菌に失敗しても、二次除菌によってほぼ90%の確率で除菌成功となります。
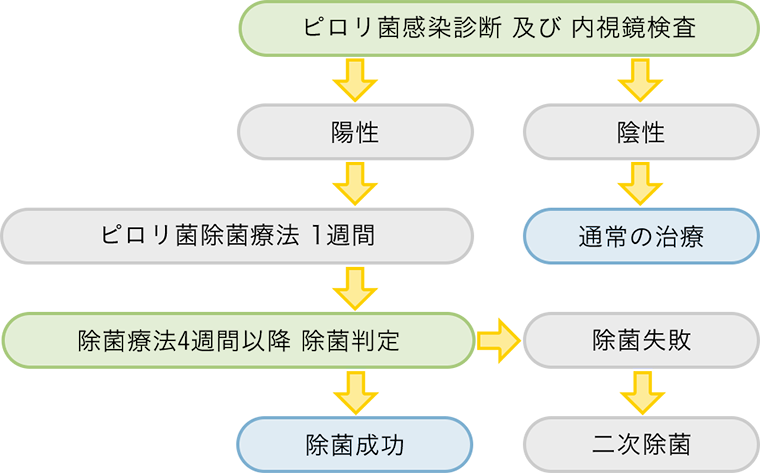
大塚製薬hp引用
ただ、気を付けて頂きたいのがこの除菌治療の保険適応の有無です。
慢性胃炎、十二指腸潰瘍等の疾患がベースにあることが絶対条件です。保険適応で除菌治療を行う場合は内視鏡検査が必要になります。
胃がんの99%はピロリ菌が関連していると言われています。
胃がんからご自身やご家族を守る為にも、ピロリ菌を保菌しているかどうかのの検査を行い、必要に応じて除菌治療していくのが最適な方法です。
このような医学を予防医療いいます。病気に罹患する前に検査を行い、対処・治療を行いましょう。という医療分野です。
胃がむかむかする、慢性胃炎がある、十二指腸潰瘍と言われたことがある、、、といった場合、もしかしたらピロリ菌が関連しているかもしれません。
次回は、科学的根拠を元にした論文を取り上げ、胃がんとピロリ菌の関連性についてお話していこうと思います。
それでは~!
